آدرس محل تشکیل کلاسها :
میدان انقلاب خیابان آزادی روبه روی ایستگاه بی آرتی قریب نبش خیابان والعصر پلاک ۱۰۹ ساختمان پزشکان تمجیدی طبقه ۴
پست الکترونیک :Elme.salamat@gmail.com
تلفن های مرکز آموزش:
02166575754
09010580311
در این پدیده بیمار به مصرف برخی داروها عادت کرده و بدون آنها دچار مشکل میشود، بنابراین مجبور است حتماً آنها را مصرف کند. مثلاً کسی که مدتی از داروهای خواب آور استفاده کرده باشد، بدون آن داروها خوابش نمیبرد. لذا وابستگی عادت به مصرف برخی داروها که حتی ممکن است مخدر یا محرک هم نباشند، جهت زندگی با کیفیت عادی است.
اعتیاد به داروهای مخدر یا محرک
حالتی، که در آن شخص به علت مصرف برخی داروها (مخدر یا محرک) دچار ضعف اراده و تکرار مصرف خود شده و به علت عوارضی که بر سیستم عصب مرکزی شخص ایجاد میکند به عنوان بیماری در نظر گرفته میشود. بیماری اعتیاد مدارهای عصبی مربوط به نظام پاداش، انگیزش، و حافظه را در مغز دچار اختلال کرده، و اختلال در این سیستمها در مغز باعث بروز عوارض بیولوژیکی، فیزیولوژیکی، اجتماعی و روحی میگردد. تفاوت اعتیاد با وابستگی در سه عامل است: 1. در اعتیاد، دارو از دسته مخدرها یا محرکهاست. 2. در اعتیاد، هدف از مصرف نه انجام امور معمولی زندگی، بلکه برای لذت کاذب است. 3. عوارض روحی روانی اعتیاد بسیار بیشتر از وابستگی دارویی است.
تحمل یا تولرانس
مدتی پس از مصرف مداوم داروهایی که وابستگی یا اعتیاد دارند (و همچنین برخی داروهایی که این دو عارضه را ندارند مثل نیتروگلیسرین)، اثربخشی آنها به تدریج کاهش مییابد، به طوریکه برای ابقاء اثر درمانی باید دوز مصرفی مرتبا ًافزایش پیدا کند یا دورههای عدم مصرف در نظر گرفته شود، به این پدیده تحمل یا تولرانس گفته میشود.
سندرم محرومیت (سندرم قطع مصرف)
علائمیکه در اثر قطع ناگهانی داروی مورد وابستگی یا اعتیاد بروز پیدا میکند. لذا همیشه باید از قطع ناگهانی این داروها اجتناب کرد. همچنین برخی داروها که وابستگی یا اعتیاد ندارند هم نباید ناگهانی قطع شوند مثل پروپرانولول. فهرستی از برخی داروهایی که سندرم قطع مصرف دارند را در ادامه مشاهده میفرمایید.
Alprazolam (Xanax), Diazepam (Valium), Lorazepam, Clonazepam, Clobazam, Nitrazepam, Midazolam, Chlordiazepoxide (Librium), Oxazepam, Flurazepam, Zolpidem (Zoldem/ Zolpirest/ Sthilnox), Methylphenidate (Ritalin/ Rubifen/ Stimdete/ Matoride), Atomoxetine (Strattera), Dextroamphetamine (Dexedrine), Modafinil (Provigil/ Modiodal), Clonidine (Catapres), Propranolol (Indera/ Pranol), Metoprolol (Metoral), Sotalol (Betapace), Codeine, Tramadol, Morphine, Oxycodone, Methadone, Diphenoxylate.
جهت نسخه پیچی باید مدرک معتبر نسخه پیچی داشته باشید.
مکانیسم اثر در داروشناسی اشاره به تعامل ویژه بیوشیمیایی دارد که از طریق آن مواد دارویی اثر دارویی خود را ایجاد مینماید. مکانیسم اثر معمولاً شامل هدفهای مولکولی مشخص است کهیک دارو به آن متصل میشود، و میتواند یک آنزیم یا گیرنده سلول باشد. محل مولکولی اثر دارو میتواند با بررسی آزمایشگاهی مشخص شود.
اتصال دارو به گیرندهها همچون اتصال کلید به قفل است. دسته کلیدی (داروها) را فرض کنید. بعضی از کلیدها تعداد زیادی از قفلها (گیرندهها) را باز میکنند، بعضی کلیدها تعداد کمتری از قفلها را باز میکنند، کلیدهای الکترونیکی فقط قفل خود را باز میکنند. هر کلیدی حتماً قفل خود را باز میکند (اثر درمان داروها) ولی شاید قفلهای دیگری را هم باز کند (سایر اثرات و عوارض جانبی داروها). هر چه دارو برای گیرنده خود اختصاصیتر باشد عوارض جانبی آن کمتر است. اثر موضعی زمانی است که این اتصال به گیرنده در همان جایی که دارو استفاده شده است اتفاق میافتد. مثلا پمادی را روی پوست میمالیم تا بیحس شود. اثر سیستمیک زمانی است که در جایی از بدن دارو را استفاده میکنیم ولی دارو در بدن پخش میشود و اثر آن در جای دیگری قابل مشاهده باشد. گیرندهها همان جایی نیستند که نشانهها را میبینیم. مثلاً وقتی سرفه را در حلق احساس میکنیم بدین معنا نیست که گیرندههای کنترل کننده سرفه در حلق باشند بلکه در سیستم اعصاب مرکزی هستند.
داروی آگونیست: دارویی که با اتصال به گیرندههای سلول باعث فعال شدن گیرنده و پاسخ و واکنش آن سلول میشود. آگونیستها اغلب تقلیدکننده عمل یک ماده طبیعی در بدن هستند.
داروی آنتاگونیست: دارویی که با اتصال به گیرندههای سلول باعث غیرفعال شدن گیرنده و فقدان پاسخ و واکنش آن سلول میشود. آنتاگونیست با مسدود کردن محل اتصال مانع از اتصال و عمل آگونیست میگردد. آنچه که با وجود آنتاگونیست در یک سلول رخ میدهد بسته به نوع پیوند ایجاد شده با گیرنده ممکن است قابل بازگشت یا غیرقابل بازگشت باشد.
اختصاصی و غیراختصاصی: هنگامیکه در مورد آگونیست یا آنتاگونیست بر روی گیرندهها سخن گفته میشود باید بهیاد داشته باشیم که خود گیرندهها دارای انواعی مختلف مانند بتا، آلفا، گابا و غیره و هرکدام دارای چند زیر مجموعه مثلاً آلفا1 و آلفا2 و غیره هستند. اگر یک دارو پس از ورود به بدن تمامیگیرندههای همنام (مثلاً آلفا) را بهکار بیندازد یک آگونیست (یا آنتاگونیست) غیرانتخابی، و اگر با ورود به بدن تنها یک رده ویژه از یک گیرنده (مثلاً آلفا دو) را تحریک کند، آن آگونیست (و یا آنتاگونیست) انتخابی (اختصاصی) نام دارد.
اگر علاقه دارید تکنسین داروخانه شوید باید در رابطه با مطالب فوق تحقیقات بسیاری داشته باشید.
دفع فرایند پاکسازی و حذف باقیمانده مواد دارویی از بدن و خارج نمودن آنهاست. اصلیترین مسیر دفع دارو از بدن از طریق کلیه است. خون وارد گلومرولهای کلیه میشود، مواد زائد از آن عبور کرده و به طرف دیگر میروند و ادرار را میسازند و مواد غیر زائد به خون برمیگردند. دفع مواد دفعی از بدن گاهی هم از طریق صفرا، اشک، عرق و سایر ترشحات بدن صورت میگیرد.
نیمه عمر: به زمانی که طول میکشد تا مقدار داروی موجود در خون نصف شود یک نیمه عمر گویند. مثلاً وقتی بیان میشود نیمه عمر دارویی 3 ساعت است یعنی آن مقداری از دارو که توانست به خون برسد 3 ساعت دیگر نصف آن دفع شده است.
چه عواملی تعیین میکنند چه مقدار از یک دارو برای بیمار نیاز است؟
1) حداقل دوز موثر دارو
2) فراهمیزیستی
3) وزن بیمار
4) نوع و شدت بیماری
چه عواملی تعیین میکنند هر چند ساعت یکبار از یک دارو استفاده شود؟
1) حداکثر دوز ایمن دارو
2) فراهمیزیستی
3) نیمه عمر دارو
4) نوع و شدت بیماری
اگر علاقه به یادگیری نسخه خوانی دارید باید دارای مدرک معتبر نسخه خوانی باشید.
مرحلهی توزیع و پخش دارو در بدن
خون در بدن ما در تمام قسمتها میچرخد و تبع آن دارو که وارد خون شده است هم در همه جا پخش میشود. توزیع، نفوذ و انتشار مواد دارویی به داخل اندامها، بافتها و مایع بین سلولی است. داروهائی که در حالت اتصال با پروتئینهای پلاسمائی در جریان خون گردش میکنند "متصل به پروتئین" و آنهائی که متصل نیستند، "آزاد" نامیده میشوند. تنها بخش آزاد میتواند از سد خونی مغزی عبور کند. دارو توسط خون در همه جای بدن پخش میشود پس چطور اثر میکند؟ در بخش مربوط به نحوه اثر دارو به این سوال پاسخ داده خواهد شد.
مرحله متابولیسم و حذف دارو از خون
در مرحلهی متابولیسم، مولکول دارو به اجزای سازندهی خود شکسته و معمولاً غیر فعال میشود. در نهایت قطعات حاصل از شکستن مولکول دارو از طریق ادرار، مدفوع و دیگر راههای دفعی، از بدن خارج خواهند شد. کبد با شکستن مولکولهای دارو یا اضافه کردن چیزی به آن دارو را غیرفعال میکند و بقایای حاصل از این غیرفعال شدن باید از بدن دفع شود. یکی از وظایف مهم کبد علاوه بر تنظیم قند خون مسمومیت زدایی از مواد غذایی جذب شده از راه گوارش است. از نظر کبد داروها به عنوان مواد سمیشناخته میشوند کبد تلاش میکند این عوامل را از بدن حذف نماید. متابولیسم کبدی، به روشهای مختلف انجام میشود مانند: اکسیداسیون، احیا، هیدرولیز، پیوستن سایر عوامل به مولکول اصلی (کونژگاسیون)، خرد کردن مولکول و یا تغییر ایزومری. هدف کبد در انجام این کار، تسهیل در دفع دارو است که اگر دارو، محلول در آب شود از طریق کلیه راحت دفع خواهد شد. آنزیمهایی که عمل متابولیسم را انجام میدهند در همه نقاط بدن وجود دارند ولی در کبد بسیار متمرکزند. متابولیسم کبدی افراد بسیار متفاوت است، در بعضی افراد متابولیسم کبدی به قدری سریع اتفاق میافتد که میزان دارو به اندازه درمانی خود در موضع هدف نمیرسد به همین دلیل، دارو بر روی بعضی افراد بی اثر است. بر عکس در برخی افراد، متابولیسم کبدی به اندازه ای ناچیز است که اغلب داروها با دوز درمانی، در این افراد مسمومیت ایجاد میکند. عواملی که در متابولیسم کبدی دخیل است عبارتند از ژنتیک، بیماریهای مزمن کبدی، نارسایی قلبی و تداخلات داروئی.
اگر می خواهید تکنسین داروخانه شوید باید دارای مدرک معتبر تکنسین داروخانه باشید.
جذب دارو یعنی رسیدن دارو به خون. مرحله جذب شامل 3 زیرمرحله به شرح ذیل است: 1) انحلال 2) عبور از غشا 3) ورود به مویرگها. همه این سه زیرمرحله برای همه مسیرهای ورود زیر اتفاق میافتد. مسیرهای ورود دارو به بدن بسیار متنوع هستند. از مهمترین آنها میتوان به موارد ذیل اشاره نمود: گوارش (بلع)، زیرزبان، تزریق، پوست، رکتوم (مقعد)، واژینال (زنانه)، ریه، بینی، چشم، گوش، داخل دهان و....
1- گوارش (بلع): در این مسیر دارو پس از عبور از مری وارد معده میشود. معده عضوی است عضلانی و چند لایه. به خاطر تولید اسید هیدروکلریک در معده محدوده PH آن بین ۱ تا ۴ است که بستگی به نوع جاندار، غذای درون معده، زمان آن در طول روز و مصرف دارو دارد. اسید معده توسط سلولهای جداری ترشح میشود. برخی از سلولهای معده همچنین برای حفاظت از مخاط آن اسید را معکوس ترشح میکنند. فاکتور داخلی نیز در معده ترشح میشود و با اتصال به ویتامین ب۱۲ نقش مهمیدر جذب این ویتامین دارد. دارو در معده به ذرات کوچکی خرد میشود تا بتواند در روده باریک جذب شود. در طول روز حدود ۲ تا ۳ لیتر اسید در معده ترشح میشود که بیشترین مقدار ترشح در غروب است. در معده مرحلهی اول جذب یعنی انحلال اتفاق میافتد. انحلال تبدیل شدن یک ماده به مولکولهای سازندهاش و قرار گرفتن مولکولهای آن لابهلای مولکولهای حلال. مانند حل شدن شکر در آب که مولکولهای شکر لابهلای مولکولهای آب قرار میگیرد و پس از انحلال اثری از مولکولهای شکر وجود ندارد. با این تعریف خاک رس در آب حل نمیشود و فرآیند انحلال اتفاق نمیافتد چون خاک رس به مولکولهایش تبدیل نمیشود.
در معده 2 عامل موثر بر دارو وجود دارد: اسید و غذا. اسید تا جایی که بتواند دارو را تخریب میکند لذا بخشی از دارو توسط اسید معده از بین میرود. از طرفی دارو تا بتواند به غذا وصل میشود و از طریق مدفوع دفع میشود و مقدار جذب را کاهش مییابد. از طرفی دیگر غذا اثر محافظتی برای معده دارد و عوارض گوارشی ناشی از خوردن دارو را کاهش میدهد. در واقع غذا هم اثر خوب دارد هم بد. الف) اثر مثبت: غذا باعث حفاظت معده در مقابل عوارض گوارشی دارو میشود لذا داروهایی که عارضهی گوارشی زیادی دارند باید با معدهی پر خورده شوند تا غذا از معده محافظت کند. ب) اثر منفی: مقداری از دارو که به مولکولهای غذا چسبیده است دفع میشود لذا بعضی از داروها باید با معده خالی خورده شوند تا به مولکولهای غذا نچسبند و از بدن دفع نشوند. پس فرمول ثابتی برای مصرف دارو بعد یا قبل غذا نداریم. مثلاً درصد بالایی از داروی ضد باکتری سیپروفلوکساسین به غذا وصل شده و دفع میشود، لذا توصیه میشود با معدهی خالی خورده شود. از سوی دیگر مفنامیک اسید حتماً باید با معدهی پر خورده شود تا غذا از معده در مقابل عوارض گوارشی مفنامیک اسید جلوگیری کند، در غیر اینصورت بروز زخم معده پس از مدتی حتمیاست.
فهرست برخی داروهایی که بهتر است با معده پر (بعد غذا) مصرف شوند:
Fluoxetine, Sertraline, Fluraxamine, Citalopram, Escitalopram, Paroxetine, Levodopa, Levodopa B, Levodopa C, Levodopa-C-Entacapone, Pancratin, Digestive, Dexamethasone, Betamethasone, Precnisolone, Deflazacort, Fludrocortisone, Aspirin, Ibuprofen, Diclofenac, Mefnamic acid, Piroxicam, Indomethacin, Naproxen, Meloxicam, Ketorolac, Tolmetin, Varnicline
فهرست برخی داروهایی که بهتر است با معده خالی (قبل غذا) مصرف شوند:
Azithromycin, Ciprofloxacin, Erythromycin, Clarithromycin, Omeprazole, Pantoprazol, Esomepeazole, Lansoprazole, Rabeprazole, Sucralfate, Bismuth, Hyoscine, Dicyclomine, Clidinume C, Mebeverine, Propantheline, Levothyrovine, Liothyronine.
نوعی از پوشش قرصها به نام انتریک کوت وجود دارد که موجب حفاظت از قرص در مقابل اسید معده میشود. در فصل بعدی این موضوع بیشتر بررسی خواهد شد. محتویات معده بصورت منظم به سمت روده باریک حرکت میکند، لذا دارو پس از انحلال وارد روده باریک (کوچک) میشود. روده باریک طولانیترین قسمت دستگاه گوارش است که حدود ۵ تا ۶ متر طول دارد. اولین قسمت از روده باریک که بلافاصله پس از معده قرار دارد، اصطلاحاً دوازدههیا دئودنوم نامیده شدهاست. وقتی محتویات معده وارد دوازدهه میشود، به علت مخلوط بودن با اسید معده، هنوز اسیدی هستند. در محل دوازدهه، یک شیره گوارشی قلیایی به نام سدیم بیکربنات به این مخلوط اضافه میگردد تا حالت اسیدی آن را خنثی نماید. بر اثر انقباضات موجی شکل و منظم عضلات دیواره رودهها، غذا در طول روده حرکت کرده و به جلو میرود. دیواره رودهها صاف نیست بلکه دارای میلیونها چین خوردگی است. پرزهای روده بر روی این چینها وجود دارند. سطح غشای پوششی روده باریک در سمت فضای داخلی روده چین میخورد و ریزپرزها را به وجود میآورد. پرزها باعث میشوند که سطح وسیعی در رودهها ایجاد شود تا جذب غذاها بهتر صورت گیرد. پس روده دارای ویژگی بسیار خاصی است که همانا داشتن سطح زیاد میباشد. اگر روده کوچک فقط یک لوله ساده بود، سطح آن تنها حدود نیم متر مربع بود. اما وجود ریزپرزها مساحت روده کوچک را به حدود 200 متر مربع یا حدود یک زمین تنیس افزایش میدهد! چون جذب قرار است در روده اتفاق بیفتد یعنی مولکولها باید از طریق سلولهای سطح روده جذب شوند. این مولکولها باید به اندازهای کوچک باشند تا بتوانند از لابهلای غشای سلول روده وارد سلول شوند. در این طرف روده مویرگها در انتظار مولکولهای دارو هستند.
مویرگها رگهای خونی بسیار ظریفی هستند که شریانچهها به آنها میرسند. مویرگها در حدود ۱۰ میکرومتر قطر دارند و فضای درونی آنها فقط برای جاگیری چند گلبول قرمز کفایت میکند. دیواره مویرگ متشکل از یک ردیف سلول پهن و نازک به نام آندوتلیوم پوششی میباشد. این بافت پوششی دارای منافذی است که از طریق آنها مواد شامل داروها، گازهای تنفسی، آب، مواد غذایی ساده و سایر مولکولها میتوانند بین خون و سلولها مبادله شوند. بهطوریکه در هر سانتیمتر مربع از سطح مویرگ، چندین میلیون درز یا سوراخ ریز وجود دارد. به همان نسبت قسمتهایی از بدن که خون بیشتری وجود دارد قرمزتر است. اگر پوست را گرم کنیم قرمز میشود؛ چرا؟ چون پر خون میشود. اطراف روده پر از مویرگهای خونی است و مولکولهای دارو نیز با عبور از جدار غشاء وارد خون میشوند. دارو وقتی وارد مویرگ شد مویرگها به هم متصل شده و یک رگ بزرگتر را تشکیل میدهند و تا جایی که در نهایت رگهای اصلی به قلب میرسند و خون درون آنها با پمپاژ قلب در تمام بدن پخش میشوند. اما رگهایی که از روده کوچک میآیند به جریان خون اصلی وارد نمیشوند و اول به کبد میروند. چرا؟ بدن انسان طوری طراحی شده که هر چیزی که بلعیده میشود فوراً در تمام بدن پخش نشود. کبد مثل یک فیلتر عمل میکند. تمام خون دستگاه گوارش توسط سیاهرگی به نام ورید باب جمعآوری شده و وارد کبد میشود و تمام مواد جذب شده از لوله گوارشی از کبد عبور میکند. پس اصلی ترین کار کبد به دام انداختن سموم و تصفیه آنها با تبدیل کردنشان به مواد بیضرر است، لذا کبد است که متابولیسم داروها را در بدن بر عهده دارد. وظیفهی آنزیمهای کبدی این است که به هر مادهی غریبهای اجازهی ورود به خون ندهند. لذا تنظیم دوز دارو در کسانی که دچار نارسایی کبدی یا افزایش آنزیمهای کبدی هستند با افراد عادی متفاوت و البته حساستر است. بعد از گذشتن از کبد مولکولهای باقیمانده دارو، وارد جریان اصلی خون میشوند. در نهایت رگهای خروجی از کبد با طی مسیری به قلب رسیده و خون درون آنها با پمپاژ قلب در تمام بدن پخش میشوند. این فرآیندها را عبور یا گذر اول کبدی مینامند. مقداری از دارو توسط اسید در معده از بین میرود، مقداری از دارو به غذا وصل میشود و دفع میشود و مقدار خیلی زیادی از دارو نیز توسط کبد از بین میرود. فراهمیزیستی به درصدی از داروی مصرف شده که از مراحل مختلف جذب، اعم از دستگاه گوارش، کبد، و غیره عبور کرده و به گردش خون عمومیبدن میرسد، فراهمیزیستی یا زیست دستیابی میگویند. برای مثال فرض میکنیم 100 میلیگرم از یک دارو که بلعیده شده و 10 میلیگرم آن توسط اسید، 10 میلیگرم آن توسط غذا و20 میلیگرم هم در کبد از بین رفته است، لذا فقط 60 میلیگرم باقی میماند که وارد جریان اصلی خون میشود. پس فراهمیزیستی این دارو 60 درصد است. فراهمیزیستی داروها با هم برابر نیست. دارویی وجود دارد که فراهمیزیستی آن 99 درصد است یعنی 1 درصد آن از بین میرود. همچنین دارویی وجود دارد که فراهمیزیستی آن 1درصد است و 99 درصد آن در مسیر رسیدن به گردش اصلی خون بدن از بین میرود. فراهمیزیستی یک دارو در افراد مختلف، متفاوت است. چون غذای موجود در معدهی همهی انسانها یکی نبوده و میزان اسید موجود در معدهی افراد مختلف نیز متفاوت است. از طرفی میزان فعالیت کبد انسانها و سالم یا نارسا بودن آن هم تفاوت دارد. لذا فراهمیزیستی یک دارو در بین انسانهای مختلف نیز متفاوت میشود ولی میزان تفاوت معمولاً قابل چشمپوشی است، مگر اینکه نارسایی کبدی وجود داشته باشد.
2. زیر زبان: زیر زبان ما نسبت به خیلی از نقاط بدن گرمتر است. در زیر زبان تعداد بسیار زیادی مویرگ وجود دارد. خون زیر زبان چند صد برابر مقدار خون زیر پوست انسان است. از طرفی بزاق نیز وجود دارد که باعث سریعتر حل شدن دارو میشود. دارویی که برای زیر زبان تهیه میشود را بنحوی درست میکنند که زود حل شود، لذا انحلال یک تا دو دقیقه بیشتر زمان نمیبرد. غشای مخاط زیر زبان بسیار نازک است لذا سرعت عبور از غشا بسیار بالاست. در نهایت رگهایی که خون زیر زبان را جمع میکنند به کبد نمیروند و عبور اول کبدی ندارند لذا دارو مستقیماً وارد جریان اصلی خون بدن میشود. فراهمیزیستی و سرعت جذب در مصرف داروهای زیر زبانی بسیار بالاست. نکته بسیار مهم این است که بلع بزاق باعث میشود دارو وارد پروسهی بلع (گوارش) شده و مزایای داروی زیرزبانی از دست برود. لذا باید به بیماران توصیه نمود تا چند دقیقه بعد از مصرف داروی زیر زبانی از بلع بزاق خود خودداری نمایند تا دارو کاملاً جذب شود.
3. تزریق: تزریق به وارد کردن داروهای مایع به داخل بدن با استفاده از سرنگ و سرسوزن تیز گویند. عمل تزریق بجز سرنگ با وسایل دیگری همچون جت اینجکتور (افشانه زیر پوست بدون سوزن) نیز انجام میشود. محلول تزریقی شکل مایع دارویی عاری از میکروب است که معمولاً به وسیله سوزن به بدن انسان وارد میشود. اصلی ترین روشهای تزریق بدین شرح هستند:
IV تزریق وریدی
IM تزریق عضلانی
SC تزریق زیر جلدی
تزریق وریدی به ورود بدون واسطه و مستقیم دارو به جریان اصلی خون بدن میگویند. فراهمیزیستی داروهای وریدی 100% است، چون داروی تزریق شده کاملاً وارد خون میشود. سریعترین راه جذب دارو تزریق وریدی است. تزریق عضلانی رایج ترین نوع انواع تزریق است. هنگامیکه دارو جذب گوارشی خوبی ندارد یا به معده آسیب میزند یا پس از جذب در کبد به مقدار زیاد تخریب میشود این روش میتواند یک جایگزین خوب باشد. در بین روشهای مختلف تزریق، چنانچه مقدار دارو زیاد باشد یا بافتهای سطحی را تحریک کند آن را عضلانی تزریق میکنیم. در تزریق عضلانی تکنولوژی به نام Depo وجود دارد. هدف از تکنولوژی Depo این است که باعث شود جذب داروی تزریق شده در عضله، طول بکشد. در فصل بعدی این مورد با تشریح بیشتری بررسی خواهد شد. داروی وارد شده به عضله کمکم جذب مویرگها شده و رگهای بزرگتر نیز مستقیماً، به جریان خون اصلی بدن میریزند. در این روش نیز عبور اول کبدی وجود ندارد لذا فراهمیزیستی داروهای عضلانی بسیار بالاست ولی سرعت جذب از تزریق وریدی کمتر است. تزریق زیرپوستی یا زیرجلدی جهت تزریق بسیاری از داروها ازجمله انسولین مورد استفاده قرار میگیرد. بافت زیرپوست یک بافت همبند غنی از چربی با خونرسانی کم بوده و به همین دلیل معمولاً سرعت جذب دارو در آن طولانی تر از عضله است. هدف از تزریق زیر جلدی، جذب آرام دارو و با حجم تزریق محدود میباشد. این روش جهت تزریق داروهایی مثل انسولین که باید بطور تدریجی جذب شود، روش ایدهآلی بوده که با کمترین درد، امکان تکرار چندین نوبت تزریق را فراهم میسازد. از ماساژ دادن ناحیه، پس از تزریق داروهای زیرپوستی باید خودداری شود چراکه باعث جذب سریعتر دارو و بهم خوردن نظم برنامه درمانی میگردد. دارو پس از ورود به مویرگهای زیر پوست و رگهای بزرگتر، به جریان خون اصلی بدن میرسد. در این روش نیز عبور اول کبدی وجود ندارد لذا فراهمیزیستی داروهای عضلانی بسیار بالاست ولی سرعت جذب از تزریق وریدی و عضلانی خیلی کمتر است.
4. پوست: هر چند اکثر قسمتهای پوست ضخامتی کمتر از ۶ میلیمتر دارند، اما پوست یک لایه محافظتی قوی است. جزء اصلی سطح پوست یک پروتئین فیبری است که کراتین نام دارد. این ماده را میتوان در مو که ایجاد حفاظت و گرما میکند و در ناخنها هم پیدا کرد. پوست یک سد دفاعی کاملاً مؤثر در برابر میکروارگانیسمها و مواد مضر ایجاد میکند، اما این سد بیشترین تأثیر را زمانی دارد که سطح آن دست نخورده باقی بماند. لایه سطحی پوست محل جذب داروهای محافظت کننده پوست و لایه دوم پوست محل جذب مرطوب کنندهها و لایه بردارهاست. اپیدرم محل اصلی جذب ضد التهابها و بیحس کنندهها و درم محل جذب ضد خارشها و آنتی هیستامینهاست. پوست میتواند محل جذب داروهای سیستمیک بدون اثر بر روی موضع باشد که از جمله نیتروگلیسیرین با تاثیر بر گردش خون پوست، عملکرد خود را ایفا میکند. عواملی از جمله سن، خصوصیات پوست، مکان مورد استفاده و جریان خون موضعی منطقه بر جذب موضعی داروها موثر هستند. داروهای موضعی بدلیل فاصله کم بین امکان مصرف دارو و محل جذب، پاسخ سریعتر، مصرف داروی کمتر، قیمت مناسبتر و کاهش عوارض جانبی دارو میتواند ایدهآل باشند. در پوست ما آب وجود دارد هرچند کم. وقتی پوست خشک میشود در واقع آب پوست کم شده است. در لابهلای سلولهای بیرونیترین لایهی پوست (لایهی شاخی) مولکولهای آب وجود دارد. زیرپوست هم چربی هست که خود کاهنده سرعت جذب میباشد. لذا کمترین سرعت جذب را در جذب پوستی داریم.
5. رکتوم (مقعد): در ناحیه مقعد فقط مقدار خیلی کمیآب وجود دارد لذا ذوب شدن شیاف نقش بیشتری در تبدیل دارو به مولکولهایش دارد تا انحلال مستقیم. در واقع نقش اصلی همان ذوب شدن شیاف است. شیافها در دمای اتاق قوام خود را حفظ میکند. ولی در دمای بدن انسان در مدت 1 تا 2 دقیقه ذوب میشود (تبدیل شدن جامد به مایع). اگر تا 15 دقیقه بعد از مصرف شیاف، مدفوع دفع شود عملاً دارو هم دفع شده است. در آن طرف جداره راست روده (انتهای روده بزرگ) مویرگها حضور دارند و دارو پس از عبور از غشا وارد آنها میشود. از 3 رگ اصلی که از ناحیه راست روده خارج میشوند یکی به کبد میروند و دو تا به جریان اصلی خون بدن وارد میشوند. لذا فراهمیزیستی از مسیر بلع گوارشی بیشتر ولی از مسیر تزریق و زیر زبان کمتر خواهد بود.
جهت نسخه خوانی باید دارای مدرک معتبر نسخه خوانی باشید.
هر دارو میتواند تا 6 نوع نام داشته باشد که هر کدام از آنها مفهوم خاصی دارند. دقت کنید که 6 نوع، شاید از هر نوع چند تا. کدام نام در نسخه نوشته میشود؟؟ بنابر اهداف درمانی، ذهنیت و سلیقه تجویز کننده ممکن است از هر یک از اسامیژنریک، تجاری یا اختصاری در نوشتن نسخه استفاده شود.
نام شیمیایی یا علمی: نشان دهندهی ساختار مولکول دارو است. نام شیمیایی یک دارو در واقع جنبه انتخابی ندارد، بلکه بر اساس قوانین و مقرررات مربوط به نامگذاری شیمیایی، با توجه به ساختار مولکولی آن از پبش مشخص است. به عبارت دیگر میتوان گفت که نام شیمیایی یک دارو در واقع ارائه دهنده تصویری واضح از مولکول داروست و یک شیمیدان ورزیده میتواند با استفاده از آن، ساختار مولکولی دارو را ترسیم کند. اغلب داروها مولکولهای بزرگ و پیچیدهای هستند که نام شیمیایی آنها چندین خط را اشغال میکند. برای مثال نام شیمیایی سالبوتامول: آلفا1- 1و1دی متیل اتیل آمینو متیل- 4- هیدروکسی- 1و3 بنزن دی متانول، میباشد.
نام رمز یا شناسه: وقتی دارویی کشف میشود تا زمانی که مراحل آزمایشگاهی و قانونی آن طی شده و اثر بخشی دارو کاملاً اثبات شود، با اسم رمز معرفی میگردد، مثلاً DB01001.
نام عمومی(Generic) : اسم بین المللی یک داروست که در تمام دنیا، دارو به آن نام شناخته میشود، مثل سالبوتامول. تقریباً همهی داروها فقط یک نام ژنریک دارند ولی برخی هم دو اسم ژنریک دارند. مثلاً سالبوتامول و آلبوترول هر دو نامهای ژنریک یک دارو هستند. فهرست برخی داروهایی که چند نام ژنریک دارند به شرح ذیل است:
Acetaminophen = Paracetamol
Ascorbic acid = Vitamin C
Biotin = Vitamin H = Vitamin B7
Charcoal = Activated carbon
Cholecalciferol = Vitamin D3
Cromolyn sodium = cromoglicate
Cyanocobalamin = Methylcobalamin = Vitamin B12
Dihydroergotoxine = Codergocrine
Glibenclamide = Glyburide
Insulin NPH = Insulin isophane
Niacin = Nicotinic acid = Vitamin B3 = Niacinamide
Pantothenic acid = Vitamin B5
Phytomenadione = Vitamin K1
polymyxin E = Colistimethat
Pyridoxine = Vitamin B6
Retinol = Vitamin A1
Riboflavin = Vitamin B2
Salbutamol = Albuterol
Thiamine = Vitamin B1
علامت اختصاری: گاهی اوقات تجویزکنندگان دارو برای تسهیل در نوشتن نسخه از اسامیاختصاری نامهای ژنریک یا تجاری استفاده میکنند، ولی همه داروها اسم اختصاری ندارند. فهرست برخی ازعلائم اختصاری داروها به شرح زیر است:
Dextrose = D/W Oral Rehydration Solution = ORS
Dextrose saline = D/S AcetylCysteine = NAC
Isoniazid = INH Aluminum Magnesium = AlMg
Levothyroxine = T4 Menotropins = HMG
Liothyronine = T3 Chorionic Gonadotrophin = HCG
Normal saline = N/S Aspirin = ASA
Phenytoin = PHT Poly Ethylene Glycol = PEG
Propylthiouracil = PTU Magnesium hydroxide = MOM
نام عامیانه: در بعضی فرهنگها، مردم بصورت عامسانه به برخی داروها اسامیرا اطلاق میکنند. مثلاً در ایران به قرص رانیتیدین بصورت عامیانه "قرص معده" میگویند، ولی همه داروها اسم عامیانه ندارند.
نام تجاری (Brand= Trade name): اسمیکه هر کارخانه به طور مختص برای محصول خود انتخاب و آنرا با یکی از دو نمادی که در زیر آمده مشخص مینماید. البته کارخانه موظف است نام ژنریک را حتما روی بسته بندی دارو ذکر کند. برای مثال برخی نامهای تجاری سالبوتامول عبارتند از : Ventolin، Ventalex، Asthalin. همه داروها اسم تجاری دارند ولی شاید فقط یک یا دو مورد آنها معروف باشند یا هیچ کدام معروف نباشند و در نسخه هم نوشته نشوند.
 |
 |
انتخاب نامیکه در سطح بازار با پذیرش عموم مواجه شود، به مفهوم موفقیتهای تجاری آتی برای کارخانه سازنده دارو خواهد بود. از این رو شرکتهای دارویی، توجهی خاص به این مساله مبذول میکنند. انتخاب نام تجاری، روندی طولانی و پرهزینه است که نیازمند دانش فنی و مهارت است. قبل از نامگذاری یک دارو بررسیهای مختلفی روی زمینههای فرهنگی جامعه هدف آن انجام میگیرد. با این حال انتخاب نام تجاری در واقع امری سلیقهای محسوب میشود و بسیاری از شرکتهای داروسازی مایل به استفاده از اسامیکوتاه میباشند.
جهت نسخه خوانی باید دارای مدرک معتبر نسخه خوانی باشید.
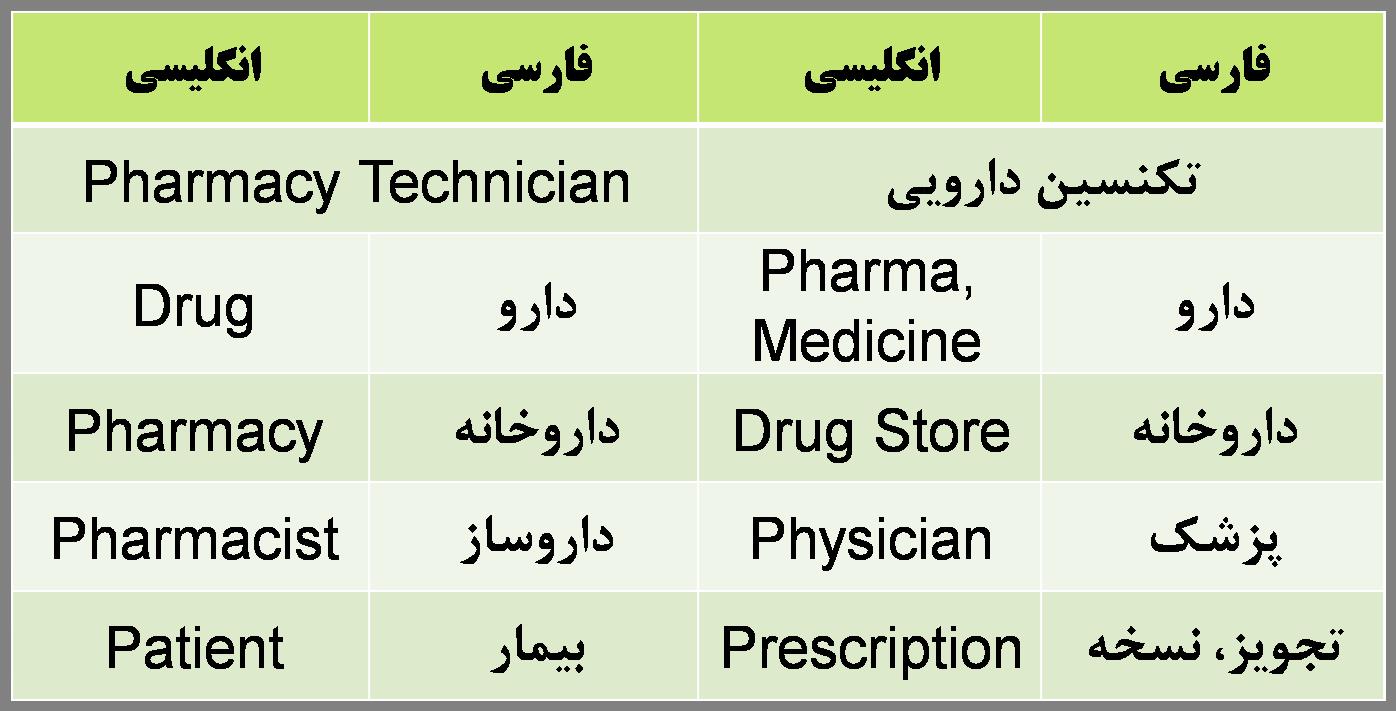
زبان داروشناسی، انگلیسی نیست.
هرچند اسامیداروها و نسخهها با حروف انگلیسی نوشته میشوند ولی اسم اکثر داروها در زبان انگلیسی معنای خاصی ندارد. در واقع اسامیداروها لغات انگلیسی نیستند فقط با حروف انگلیسی نوشته میشوند برای مثال به لغت "میز" در فارسی دقت کنید. برای آن معنایی وجود ندارد اما میتوان آن را شرح داد و توصیف کرد. یعنی میتوانیم بگوییم میز وسیله ای است که چهار پایه دارد و یک سطح صاف و میتوان روی سطح صاف آن کارهای اداری انجام داد. در خصوص داروها هم همینگونه است یعنی وقتی واژه آموکسیسیلین را به کار میبریم این لغت در زبان انگلیسی معنای ندارند بلکه فقط میتوان ویژگیهای دارو را توضیح داد. مثلاً گفت که این دارو برای درمان عفونتهای باکتریایی به کار میرود و یا چه عوارضی دارد. لذا نتیجه میگیریم اسامیداروها فقط با حروف انگلیسی نوشته میشوند ولی کلمات انگلیسی نیستند. سوالی که ایجاد میشود این است که پس از چه زبانی هستند؟؟ اما خالی از لطف نیست اما اگر چند کلمه مهم انگلیسی در کار داروخانه را بشناسیم.
اصل داروهای ترکیبی
برخی قرصها، کپسولها یا سایر اشکال دارویی ترکیب دو یا چند دارو هستند. ویژگیهای یک داروی ترکیبی جمع ویژگیهای اجزای آن است. داروهای ترکیبی را معولاً از روی اسم آنها میتوان شناخت. برخی از نشانهها عبارتند از:
همراهی یونها با داروها (نمک داروها)
برخی از داروها برای عبور از غشا و جذب نیاز دارند بصورت باردار یونی باشند، برخی دیگر را فقط بصورت باردار یونی میتوان تولید کرد. واضح است وقتی دارویی بصورت یونی باشد باید مولکول با بار مخالف آن هم کنارش باشد تا پایداری مولکولی بوجود آید. (نمک دارو). یون همراه دارو را معمولاً روی بسته بندی دارو مینویسند. یادگیری نام دو دستهیون باردار همراه داروها برای تکنسین داروخانه اهمیت دارد. 1) یون داروهایی که معروف شدهاند و ممکن است در نسخه نوشته شوند، مثل لووتیروکسین سدیم، دیکلوفناک سدیم، لیتیوم کربنات و ..... 2) یون داروهایی که با تغییر یون شکل و ویژگیهای دارو تغییر میکند، مثل فروس سولفات، فروس فومارات، فروس بیس گلیسین سولفات، پنیسیلین جی پتاسیم، پنیسیلین جی پروکائین و ......
انواع دارو از نظر بررسی آزمایشگاهی
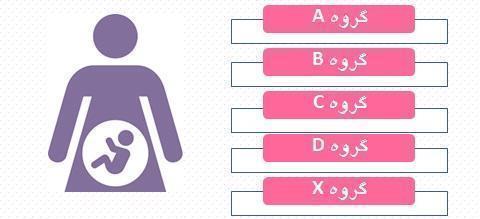
انواع دارو از نظر مصرف در بارداری
 |
 |
اگر می خواهید تکنسین داروخانه باشید باید دوره های آموزش تکنسین داروخانه را طی کنید.
انواع دارو از نظر منشاء
داروها از منابع مختلفی به دست میآیند. بعضی از آنها منشا طبیعی دارند (گیاه و حیوان) و برخی منشا صنعتی. امروزه داروهای گیاهی، افق جدیدی به روی علم داروسازی گشوده اند و داروهای زیادی از این دست وارد بازار دارویی دنیا شده است. ساخت برخی داروها از ابتدا تا انتها از طریق اجرای انواع عملیات شیمیایی در آزمایشگاه و کارخانه صورت میگیرد، به این داروها، صنعتی یا شیمیایی گفته میشود. به عنوان مثال منشا چند داروی معروف را مشاهده میکنید:
انواع دارو از نظر مجوز فروش
جهت نسخه خوانی باید دارای مدرک بین المللی نسخه خوانی باشید.
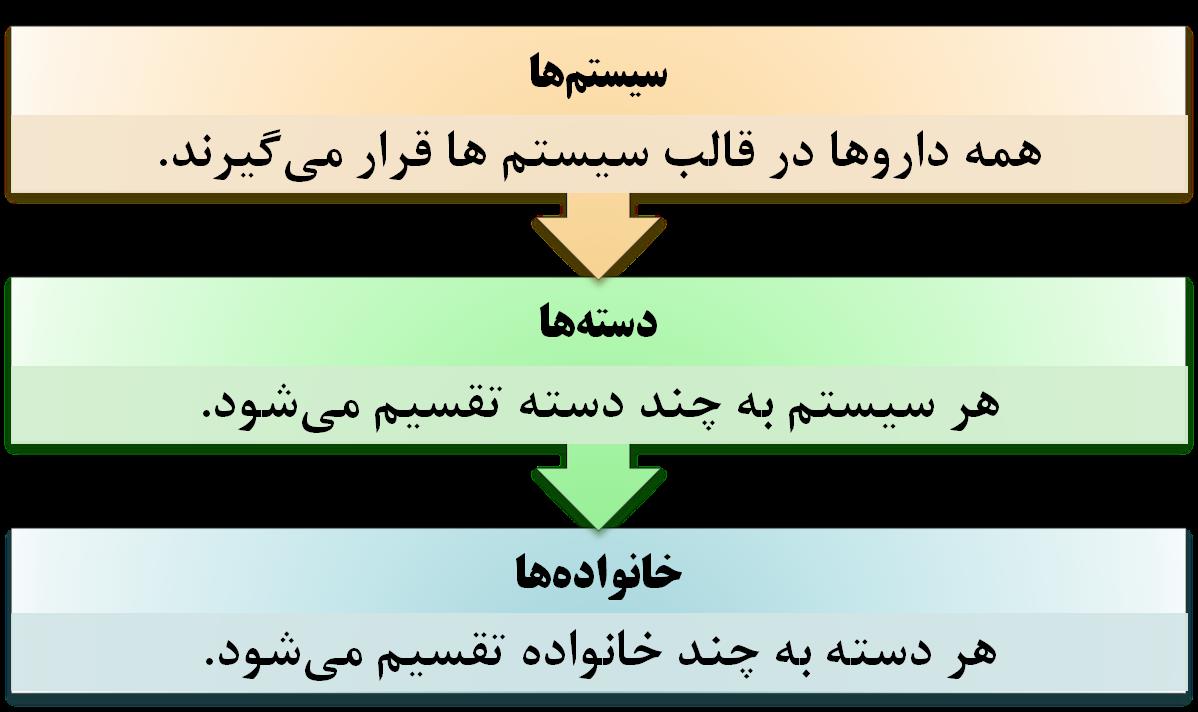
داروها از جنبههای مختلفی تقسیم بندی میشوند و هر نوع تقسیم بندی کاربرد خاص خود را دارد.
انواع دارو از نظر نسخه خوانی
شناخت دسته بندی داروها برای یک تکنسین دارویی امری ضروری است چرا که به خواندن نسخه کمک میکند. از این منظر داروها بدین صورت تقسیم بندی میشوند:
آدرس محل تشکیل کلاسها :
میدان انقلاب خیابان آزادی روبه روی ایستگاه بی آرتی قریب نبش خیابان والعصر پلاک ۱۰۹ ساختمان پزشکان تمجیدی طبقه ۴
پست الکترونیک :Elme.salamat@gmail.com
تلفن های مرکز آموزش:
02166575754
09010580311
سوالات خود را با ما در میان بگذارید.