آدرس محل تشکیل کلاسها :
میدان انقلاب خیابان آزادی روبه روی ایستگاه بی آرتی قریب نبش خیابان والعصر پلاک ۱۰۹ ساختمان پزشکان تمجیدی طبقه ۴
پست الکترونیک :Elme.salamat@gmail.com
تلفن های مرکز آموزش:
02166575754
09010580311
قرصها مهمترین و پرمصرفترین شکل دارویی هستند که از فشرده شدن پودر یا گرانول داروها به وجود میآیند. 5 نوع اول، قرصهای بدون روکش و 4 نوع بعدی، قرصهای روکشدار هستند. در قرصهای بدون روکش اگر دارو ذاتاً تلخ باشد طعم بد دارو کاملاً حس میشود.
1. قرص فشرده شده ساده: با پرس کردن پودر یا گرانول داروها و سایر مواد اولیه ساخته میشوند و هیچ ویژگی خاصی ندارند.
2. قرص جوشان: به علت وجود اسید تارتاریک، اسید سیتریک و بیکربنات سدیم در قرصهای جوشان، در اثر مجاورت با آب، گاز دی اکسید کربن آزاد میشود و اصطلاحاً جوشیدن صورت میگیرد. داروهایی که در آب ناپایدار هستند و نمیتوانند در کارخانه بصورت محلول دربیایند را میتوان به این شکل تهیه کرد و سپس در هنگام مصرف به صورت محلول درآورد. همهی قرصهای جوشان را باید به دور از رطوبت نگهداری کرد، زیرا ممکن است رطوبت هوا باعث بروز واکنش شیمیایی و خروج گاز دی اکسید کربن و تخریب ظاهر قرص شود.
3. قرص جویدنی: داروهایی را به این شکل میسازند که باید در معده و یا در هنگام ورود به روده کاملاً باز شده باشند. این قرصها معمولاً دارای موادی هستند که مزه خوشایندی دارند.
4. قرص دهانی، گونه ای، بازشونده در دهان: قرص در دهان حل شده و بزاق بلعده میشود. در واقع هدف این قرصها حل شدن سریع قرص و در نتیجه افزایش سرعت جذب است.
5. قرص مکیدنی: در این نوع قرصها دارو با مکیدن در دهان، آزاد میشود، مثل قرص خوشبو کنندهی دهان.
6. قرص دارای روکش قندی: قرص توسط یک لایهی قندی و رنگی پوشیده شده است به نحوی که طعم و بوی دارو حس نمیشود. به این قرصها دراژه نیز گفته میشود. به علت ظاهر زیبا معمولاً خطر مسمومیت اطفال با این شکل دارو بیشتر از سایر قرصهاست.
7. قرص دارای روکش لایه نازک: در این نوع قرص یک لایه پلیمری نازک بر روی هسته مرکزی کشیده شده است که طعم و بوی دارو را میپوشاند با این تفاوت که رنگی نیست و ظاهر خیلی زیبایی ندارد.
8. قرص دارای پوشش رودهای : روی این نوع قرص روکش خاصی کشیده میشود که در اسید معده نامحلول و در محیط روده محلول است، بنابراین این قرصها در روده باز میشوند، لذا راهش داروی آنها با تاخیر همراه است. از این رو به آنها قرصهای دارای رهش تاخیری هم میگویند. معمولاً داروهایی که در اسید معده تخریب میشوند و یا عوارض گوارشی خیلی زیادی دارند به این شکل ساخته میشوند.
9. قرصهای آهستهرهش یا پیوستهرهش: روکشی دارند که باعث میشود دارو به آرامیو در طول زمان آزاد شود. به این ترتیب دفعات مصرف دارو، عوارض جانبی و قیمت دارو کمتر و پذیرش بیمار نسبت به دارو بیشتر میشود.
جهت نسخه پیچی باید دارای مدرک رسمی نسخه پیجی باشید.
دفع فرایند پاکسازی و حذف باقیمانده مواد دارویی از بدن و خارج نمودن آنهاست. اصلیترین مسیر دفع دارو از بدن از طریق کلیه است. خون وارد گلومرولهای کلیه میشود، مواد زائد از آن عبور کرده و به طرف دیگر میروند و ادرار را میسازند و مواد غیر زائد به خون برمیگردند. دفع مواد دفعی از بدن گاهی هم از طریق صفرا، اشک، عرق و سایر ترشحات بدن صورت میگیرد.
نیمه عمر: به زمانی که طول میکشد تا مقدار داروی موجود در خون نصف شود یک نیمه عمر گویند. مثلاً وقتی بیان میشود نیمه عمر دارویی 3 ساعت است یعنی آن مقداری از دارو که توانست به خون برسد 3 ساعت دیگر نصف آن دفع شده است.
چه عواملی تعیین میکنند چه مقدار از یک دارو برای بیمار نیاز است؟
1) حداقل دوز موثر دارو
2) فراهمیزیستی
3) وزن بیمار
4) نوع و شدت بیماری
چه عواملی تعیین میکنند هر چند ساعت یکبار از یک دارو استفاده شود؟
1) حداکثر دوز ایمن دارو
2) فراهمیزیستی
3) نیمه عمر دارو
4) نوع و شدت بیماری
اگر علاقه به یادگیری نسخه خوانی دارید باید دارای مدرک معتبر نسخه خوانی باشید.
جذب دارو یعنی رسیدن دارو به خون. مرحله جذب شامل 3 زیرمرحله به شرح ذیل است: 1) انحلال 2) عبور از غشا 3) ورود به مویرگها. همه این سه زیرمرحله برای همه مسیرهای ورود زیر اتفاق میافتد. مسیرهای ورود دارو به بدن بسیار متنوع هستند. از مهمترین آنها میتوان به موارد ذیل اشاره نمود: گوارش (بلع)، زیرزبان، تزریق، پوست، رکتوم (مقعد)، واژینال (زنانه)، ریه، بینی، چشم، گوش، داخل دهان و....
1- گوارش (بلع): در این مسیر دارو پس از عبور از مری وارد معده میشود. معده عضوی است عضلانی و چند لایه. به خاطر تولید اسید هیدروکلریک در معده محدوده PH آن بین ۱ تا ۴ است که بستگی به نوع جاندار، غذای درون معده، زمان آن در طول روز و مصرف دارو دارد. اسید معده توسط سلولهای جداری ترشح میشود. برخی از سلولهای معده همچنین برای حفاظت از مخاط آن اسید را معکوس ترشح میکنند. فاکتور داخلی نیز در معده ترشح میشود و با اتصال به ویتامین ب۱۲ نقش مهمیدر جذب این ویتامین دارد. دارو در معده به ذرات کوچکی خرد میشود تا بتواند در روده باریک جذب شود. در طول روز حدود ۲ تا ۳ لیتر اسید در معده ترشح میشود که بیشترین مقدار ترشح در غروب است. در معده مرحلهی اول جذب یعنی انحلال اتفاق میافتد. انحلال تبدیل شدن یک ماده به مولکولهای سازندهاش و قرار گرفتن مولکولهای آن لابهلای مولکولهای حلال. مانند حل شدن شکر در آب که مولکولهای شکر لابهلای مولکولهای آب قرار میگیرد و پس از انحلال اثری از مولکولهای شکر وجود ندارد. با این تعریف خاک رس در آب حل نمیشود و فرآیند انحلال اتفاق نمیافتد چون خاک رس به مولکولهایش تبدیل نمیشود.
در معده 2 عامل موثر بر دارو وجود دارد: اسید و غذا. اسید تا جایی که بتواند دارو را تخریب میکند لذا بخشی از دارو توسط اسید معده از بین میرود. از طرفی دارو تا بتواند به غذا وصل میشود و از طریق مدفوع دفع میشود و مقدار جذب را کاهش مییابد. از طرفی دیگر غذا اثر محافظتی برای معده دارد و عوارض گوارشی ناشی از خوردن دارو را کاهش میدهد. در واقع غذا هم اثر خوب دارد هم بد. الف) اثر مثبت: غذا باعث حفاظت معده در مقابل عوارض گوارشی دارو میشود لذا داروهایی که عارضهی گوارشی زیادی دارند باید با معدهی پر خورده شوند تا غذا از معده محافظت کند. ب) اثر منفی: مقداری از دارو که به مولکولهای غذا چسبیده است دفع میشود لذا بعضی از داروها باید با معده خالی خورده شوند تا به مولکولهای غذا نچسبند و از بدن دفع نشوند. پس فرمول ثابتی برای مصرف دارو بعد یا قبل غذا نداریم. مثلاً درصد بالایی از داروی ضد باکتری سیپروفلوکساسین به غذا وصل شده و دفع میشود، لذا توصیه میشود با معدهی خالی خورده شود. از سوی دیگر مفنامیک اسید حتماً باید با معدهی پر خورده شود تا غذا از معده در مقابل عوارض گوارشی مفنامیک اسید جلوگیری کند، در غیر اینصورت بروز زخم معده پس از مدتی حتمیاست.
فهرست برخی داروهایی که بهتر است با معده پر (بعد غذا) مصرف شوند:
Fluoxetine, Sertraline, Fluraxamine, Citalopram, Escitalopram, Paroxetine, Levodopa, Levodopa B, Levodopa C, Levodopa-C-Entacapone, Pancratin, Digestive, Dexamethasone, Betamethasone, Precnisolone, Deflazacort, Fludrocortisone, Aspirin, Ibuprofen, Diclofenac, Mefnamic acid, Piroxicam, Indomethacin, Naproxen, Meloxicam, Ketorolac, Tolmetin, Varnicline
فهرست برخی داروهایی که بهتر است با معده خالی (قبل غذا) مصرف شوند:
Azithromycin, Ciprofloxacin, Erythromycin, Clarithromycin, Omeprazole, Pantoprazol, Esomepeazole, Lansoprazole, Rabeprazole, Sucralfate, Bismuth, Hyoscine, Dicyclomine, Clidinume C, Mebeverine, Propantheline, Levothyrovine, Liothyronine.
نوعی از پوشش قرصها به نام انتریک کوت وجود دارد که موجب حفاظت از قرص در مقابل اسید معده میشود. در فصل بعدی این موضوع بیشتر بررسی خواهد شد. محتویات معده بصورت منظم به سمت روده باریک حرکت میکند، لذا دارو پس از انحلال وارد روده باریک (کوچک) میشود. روده باریک طولانیترین قسمت دستگاه گوارش است که حدود ۵ تا ۶ متر طول دارد. اولین قسمت از روده باریک که بلافاصله پس از معده قرار دارد، اصطلاحاً دوازدههیا دئودنوم نامیده شدهاست. وقتی محتویات معده وارد دوازدهه میشود، به علت مخلوط بودن با اسید معده، هنوز اسیدی هستند. در محل دوازدهه، یک شیره گوارشی قلیایی به نام سدیم بیکربنات به این مخلوط اضافه میگردد تا حالت اسیدی آن را خنثی نماید. بر اثر انقباضات موجی شکل و منظم عضلات دیواره رودهها، غذا در طول روده حرکت کرده و به جلو میرود. دیواره رودهها صاف نیست بلکه دارای میلیونها چین خوردگی است. پرزهای روده بر روی این چینها وجود دارند. سطح غشای پوششی روده باریک در سمت فضای داخلی روده چین میخورد و ریزپرزها را به وجود میآورد. پرزها باعث میشوند که سطح وسیعی در رودهها ایجاد شود تا جذب غذاها بهتر صورت گیرد. پس روده دارای ویژگی بسیار خاصی است که همانا داشتن سطح زیاد میباشد. اگر روده کوچک فقط یک لوله ساده بود، سطح آن تنها حدود نیم متر مربع بود. اما وجود ریزپرزها مساحت روده کوچک را به حدود 200 متر مربع یا حدود یک زمین تنیس افزایش میدهد! چون جذب قرار است در روده اتفاق بیفتد یعنی مولکولها باید از طریق سلولهای سطح روده جذب شوند. این مولکولها باید به اندازهای کوچک باشند تا بتوانند از لابهلای غشای سلول روده وارد سلول شوند. در این طرف روده مویرگها در انتظار مولکولهای دارو هستند.
مویرگها رگهای خونی بسیار ظریفی هستند که شریانچهها به آنها میرسند. مویرگها در حدود ۱۰ میکرومتر قطر دارند و فضای درونی آنها فقط برای جاگیری چند گلبول قرمز کفایت میکند. دیواره مویرگ متشکل از یک ردیف سلول پهن و نازک به نام آندوتلیوم پوششی میباشد. این بافت پوششی دارای منافذی است که از طریق آنها مواد شامل داروها، گازهای تنفسی، آب، مواد غذایی ساده و سایر مولکولها میتوانند بین خون و سلولها مبادله شوند. بهطوریکه در هر سانتیمتر مربع از سطح مویرگ، چندین میلیون درز یا سوراخ ریز وجود دارد. به همان نسبت قسمتهایی از بدن که خون بیشتری وجود دارد قرمزتر است. اگر پوست را گرم کنیم قرمز میشود؛ چرا؟ چون پر خون میشود. اطراف روده پر از مویرگهای خونی است و مولکولهای دارو نیز با عبور از جدار غشاء وارد خون میشوند. دارو وقتی وارد مویرگ شد مویرگها به هم متصل شده و یک رگ بزرگتر را تشکیل میدهند و تا جایی که در نهایت رگهای اصلی به قلب میرسند و خون درون آنها با پمپاژ قلب در تمام بدن پخش میشوند. اما رگهایی که از روده کوچک میآیند به جریان خون اصلی وارد نمیشوند و اول به کبد میروند. چرا؟ بدن انسان طوری طراحی شده که هر چیزی که بلعیده میشود فوراً در تمام بدن پخش نشود. کبد مثل یک فیلتر عمل میکند. تمام خون دستگاه گوارش توسط سیاهرگی به نام ورید باب جمعآوری شده و وارد کبد میشود و تمام مواد جذب شده از لوله گوارشی از کبد عبور میکند. پس اصلی ترین کار کبد به دام انداختن سموم و تصفیه آنها با تبدیل کردنشان به مواد بیضرر است، لذا کبد است که متابولیسم داروها را در بدن بر عهده دارد. وظیفهی آنزیمهای کبدی این است که به هر مادهی غریبهای اجازهی ورود به خون ندهند. لذا تنظیم دوز دارو در کسانی که دچار نارسایی کبدی یا افزایش آنزیمهای کبدی هستند با افراد عادی متفاوت و البته حساستر است. بعد از گذشتن از کبد مولکولهای باقیمانده دارو، وارد جریان اصلی خون میشوند. در نهایت رگهای خروجی از کبد با طی مسیری به قلب رسیده و خون درون آنها با پمپاژ قلب در تمام بدن پخش میشوند. این فرآیندها را عبور یا گذر اول کبدی مینامند. مقداری از دارو توسط اسید در معده از بین میرود، مقداری از دارو به غذا وصل میشود و دفع میشود و مقدار خیلی زیادی از دارو نیز توسط کبد از بین میرود. فراهمیزیستی به درصدی از داروی مصرف شده که از مراحل مختلف جذب، اعم از دستگاه گوارش، کبد، و غیره عبور کرده و به گردش خون عمومیبدن میرسد، فراهمیزیستی یا زیست دستیابی میگویند. برای مثال فرض میکنیم 100 میلیگرم از یک دارو که بلعیده شده و 10 میلیگرم آن توسط اسید، 10 میلیگرم آن توسط غذا و20 میلیگرم هم در کبد از بین رفته است، لذا فقط 60 میلیگرم باقی میماند که وارد جریان اصلی خون میشود. پس فراهمیزیستی این دارو 60 درصد است. فراهمیزیستی داروها با هم برابر نیست. دارویی وجود دارد که فراهمیزیستی آن 99 درصد است یعنی 1 درصد آن از بین میرود. همچنین دارویی وجود دارد که فراهمیزیستی آن 1درصد است و 99 درصد آن در مسیر رسیدن به گردش اصلی خون بدن از بین میرود. فراهمیزیستی یک دارو در افراد مختلف، متفاوت است. چون غذای موجود در معدهی همهی انسانها یکی نبوده و میزان اسید موجود در معدهی افراد مختلف نیز متفاوت است. از طرفی میزان فعالیت کبد انسانها و سالم یا نارسا بودن آن هم تفاوت دارد. لذا فراهمیزیستی یک دارو در بین انسانهای مختلف نیز متفاوت میشود ولی میزان تفاوت معمولاً قابل چشمپوشی است، مگر اینکه نارسایی کبدی وجود داشته باشد.
2. زیر زبان: زیر زبان ما نسبت به خیلی از نقاط بدن گرمتر است. در زیر زبان تعداد بسیار زیادی مویرگ وجود دارد. خون زیر زبان چند صد برابر مقدار خون زیر پوست انسان است. از طرفی بزاق نیز وجود دارد که باعث سریعتر حل شدن دارو میشود. دارویی که برای زیر زبان تهیه میشود را بنحوی درست میکنند که زود حل شود، لذا انحلال یک تا دو دقیقه بیشتر زمان نمیبرد. غشای مخاط زیر زبان بسیار نازک است لذا سرعت عبور از غشا بسیار بالاست. در نهایت رگهایی که خون زیر زبان را جمع میکنند به کبد نمیروند و عبور اول کبدی ندارند لذا دارو مستقیماً وارد جریان اصلی خون بدن میشود. فراهمیزیستی و سرعت جذب در مصرف داروهای زیر زبانی بسیار بالاست. نکته بسیار مهم این است که بلع بزاق باعث میشود دارو وارد پروسهی بلع (گوارش) شده و مزایای داروی زیرزبانی از دست برود. لذا باید به بیماران توصیه نمود تا چند دقیقه بعد از مصرف داروی زیر زبانی از بلع بزاق خود خودداری نمایند تا دارو کاملاً جذب شود.
3. تزریق: تزریق به وارد کردن داروهای مایع به داخل بدن با استفاده از سرنگ و سرسوزن تیز گویند. عمل تزریق بجز سرنگ با وسایل دیگری همچون جت اینجکتور (افشانه زیر پوست بدون سوزن) نیز انجام میشود. محلول تزریقی شکل مایع دارویی عاری از میکروب است که معمولاً به وسیله سوزن به بدن انسان وارد میشود. اصلی ترین روشهای تزریق بدین شرح هستند:
IV تزریق وریدی
IM تزریق عضلانی
SC تزریق زیر جلدی
تزریق وریدی به ورود بدون واسطه و مستقیم دارو به جریان اصلی خون بدن میگویند. فراهمیزیستی داروهای وریدی 100% است، چون داروی تزریق شده کاملاً وارد خون میشود. سریعترین راه جذب دارو تزریق وریدی است. تزریق عضلانی رایج ترین نوع انواع تزریق است. هنگامیکه دارو جذب گوارشی خوبی ندارد یا به معده آسیب میزند یا پس از جذب در کبد به مقدار زیاد تخریب میشود این روش میتواند یک جایگزین خوب باشد. در بین روشهای مختلف تزریق، چنانچه مقدار دارو زیاد باشد یا بافتهای سطحی را تحریک کند آن را عضلانی تزریق میکنیم. در تزریق عضلانی تکنولوژی به نام Depo وجود دارد. هدف از تکنولوژی Depo این است که باعث شود جذب داروی تزریق شده در عضله، طول بکشد. در فصل بعدی این مورد با تشریح بیشتری بررسی خواهد شد. داروی وارد شده به عضله کمکم جذب مویرگها شده و رگهای بزرگتر نیز مستقیماً، به جریان خون اصلی بدن میریزند. در این روش نیز عبور اول کبدی وجود ندارد لذا فراهمیزیستی داروهای عضلانی بسیار بالاست ولی سرعت جذب از تزریق وریدی کمتر است. تزریق زیرپوستی یا زیرجلدی جهت تزریق بسیاری از داروها ازجمله انسولین مورد استفاده قرار میگیرد. بافت زیرپوست یک بافت همبند غنی از چربی با خونرسانی کم بوده و به همین دلیل معمولاً سرعت جذب دارو در آن طولانی تر از عضله است. هدف از تزریق زیر جلدی، جذب آرام دارو و با حجم تزریق محدود میباشد. این روش جهت تزریق داروهایی مثل انسولین که باید بطور تدریجی جذب شود، روش ایدهآلی بوده که با کمترین درد، امکان تکرار چندین نوبت تزریق را فراهم میسازد. از ماساژ دادن ناحیه، پس از تزریق داروهای زیرپوستی باید خودداری شود چراکه باعث جذب سریعتر دارو و بهم خوردن نظم برنامه درمانی میگردد. دارو پس از ورود به مویرگهای زیر پوست و رگهای بزرگتر، به جریان خون اصلی بدن میرسد. در این روش نیز عبور اول کبدی وجود ندارد لذا فراهمیزیستی داروهای عضلانی بسیار بالاست ولی سرعت جذب از تزریق وریدی و عضلانی خیلی کمتر است.
4. پوست: هر چند اکثر قسمتهای پوست ضخامتی کمتر از ۶ میلیمتر دارند، اما پوست یک لایه محافظتی قوی است. جزء اصلی سطح پوست یک پروتئین فیبری است که کراتین نام دارد. این ماده را میتوان در مو که ایجاد حفاظت و گرما میکند و در ناخنها هم پیدا کرد. پوست یک سد دفاعی کاملاً مؤثر در برابر میکروارگانیسمها و مواد مضر ایجاد میکند، اما این سد بیشترین تأثیر را زمانی دارد که سطح آن دست نخورده باقی بماند. لایه سطحی پوست محل جذب داروهای محافظت کننده پوست و لایه دوم پوست محل جذب مرطوب کنندهها و لایه بردارهاست. اپیدرم محل اصلی جذب ضد التهابها و بیحس کنندهها و درم محل جذب ضد خارشها و آنتی هیستامینهاست. پوست میتواند محل جذب داروهای سیستمیک بدون اثر بر روی موضع باشد که از جمله نیتروگلیسیرین با تاثیر بر گردش خون پوست، عملکرد خود را ایفا میکند. عواملی از جمله سن، خصوصیات پوست، مکان مورد استفاده و جریان خون موضعی منطقه بر جذب موضعی داروها موثر هستند. داروهای موضعی بدلیل فاصله کم بین امکان مصرف دارو و محل جذب، پاسخ سریعتر، مصرف داروی کمتر، قیمت مناسبتر و کاهش عوارض جانبی دارو میتواند ایدهآل باشند. در پوست ما آب وجود دارد هرچند کم. وقتی پوست خشک میشود در واقع آب پوست کم شده است. در لابهلای سلولهای بیرونیترین لایهی پوست (لایهی شاخی) مولکولهای آب وجود دارد. زیرپوست هم چربی هست که خود کاهنده سرعت جذب میباشد. لذا کمترین سرعت جذب را در جذب پوستی داریم.
5. رکتوم (مقعد): در ناحیه مقعد فقط مقدار خیلی کمیآب وجود دارد لذا ذوب شدن شیاف نقش بیشتری در تبدیل دارو به مولکولهایش دارد تا انحلال مستقیم. در واقع نقش اصلی همان ذوب شدن شیاف است. شیافها در دمای اتاق قوام خود را حفظ میکند. ولی در دمای بدن انسان در مدت 1 تا 2 دقیقه ذوب میشود (تبدیل شدن جامد به مایع). اگر تا 15 دقیقه بعد از مصرف شیاف، مدفوع دفع شود عملاً دارو هم دفع شده است. در آن طرف جداره راست روده (انتهای روده بزرگ) مویرگها حضور دارند و دارو پس از عبور از غشا وارد آنها میشود. از 3 رگ اصلی که از ناحیه راست روده خارج میشوند یکی به کبد میروند و دو تا به جریان اصلی خون بدن وارد میشوند. لذا فراهمیزیستی از مسیر بلع گوارشی بیشتر ولی از مسیر تزریق و زیر زبان کمتر خواهد بود.
جهت نسخه خوانی باید دارای مدرک معتبر نسخه خوانی باشید.
غلظت جرم در جرم: معمولاً برای بیان غلظت پمادها و کرمها از غلظت جرمیاستفاده میشود. بدین صورت که بیان میشود هر یک گرم پماد یا کرم دارویی،X میلیگرم از آن دارو را در خود دارد. بنابراین مثلاً وقتی بیان میشود که غلظت کرم واژینال استروژن کنژوگه، ششصد و بیست و پنج هزارم میلی گرم در گرم است یعنی هر گرم از آن ششصد و بیست و پنج هزارم میلی گرم دارو دارد. غلظت جرم در حجم: معمولاً برای بیان غلظت مایعات دارویی همچون شربتها و آمپولها از غلظت جرم در حجم استفاده میشود. بدین صورت که بیان میشود هر یک یا چند میلیلیتر از شربت یا آمپول، X میلی گرم از آن دارو را در خود دارد. برای شربتها سوسپانسیونها و الگزیرهای خوراکی معمولاً میلی گرم داروی موجود در هر پنج سیسی شربت را اعلام میکنند. برای مثال وقتی بیان میشود غلظت سوسپانسیون سفیکسیم صد میلی گرم در پنج سیسی است یعنی هر پنج سی سی از آن صد میلی گرم دارو دارد. یا وقتی اعلام میشود غلظت آمپول متوکاربامول هزار میلی گرم در ده سی سی است یعنی حجم آمپول ده سی سی بوده و در آن ده سی سی هزار میلی گرم دارو هست. بیان غلظتها بصورت درصد: هر دو نوع غلظت فوق را به صورت درصد نیز میتوان بیان کرد. برای مثال وقتی میگوییم کرم تتراسایکلین ۳ درصد است یعنی هر ۱۰۰ گرم از کرم تتراسایکلین ۳ گرم دارو دارد. در خصوص شربتها و الگزیرها نیز از درصد میتوان استفاده کرد برای مثال در خصوص شربت پیراستام که ۲۰ درصد است میتوان گفت که هر ۱۰۰ میلیلیتر از این شربت ۲۰ میلیگرم دارو دارد.
اصل دوزهای خاص Unique
برخی اعداد دوز فقط مختص یک دارو هستند. یعنی آن عدد (دوز) را فقط در یک دارو میتوان دید. ارزش دانستن دوزهای خاص هنگام نسخه خوانی مشخص میشود. برای مثال اگر در یک نسخه دوز 312 میلی گرم را دیدیم، آن دارو حتماً کوآموکسی کلاو است. چون داروی دیگری دوز 312 میلی گرم ندارد.
برخی از داروهایی که دوز خاص دارند؛ به عنوان مثال:
156، 228، 312، 375، 457، 625: کوآموکسی کلاو
1200000 واحد: پنی سیلین جی پروکائین
625/0 : استروژن کنژوگه
5/37 : ونلافاکسین
210 : یدوکینول
135: مبورین
اصل نسخه بدون دوز
اگر دوز دارو در نسخه نوشته نشد منظور کمترین دوز موجود در فهرست رسمیداروهاست.
اصل عبارتFort
اگر عبارت Fort برای دارویی اشاره شد منظور بالاترین دوز موجود در فهرست رسمیداروهاست. مثل اراپ فورت، پارکین سی فورت.
جهت نسخه خوانی باید دارای مدرک معتبر نسخه خوانی باشید.
داروخانه به عنوان یک سازمان
داروخانه از یک سو به عنوان موسسهای که روزانه با دهها یا صدها ارباب رجوع سرکار دارد و از سوی دیگر به عنوان یک بنگاه اقتصادی با چرخش مالی نسبتاً بالا مصداق بارزی از یک سازمان است. اگر نگاه سازمانی در داروخانه وجود نداشته باشد قطعاً بازده کافی از کار حاصل نخواهد شد و حتی ممکن است با بروز اشتباهاتی، موجب ضرر و زیان (گاهی جبران ناپذیر) گردد.
ویژگیهای یک سازمان سالم
نظام آراستگی سازمان 5S
به منظور نیل به اهداف یک سازمان موفق درخصوص وجود ظاهر منظم، آراسته و تمیز در محیط کار و کاهش اتلاف منابع و زمان، مجموعه ای از توصیهها و روشها وجود دارد که تحت عنوان 5S شناخته میشوند.
تفكيك و ترتیب(sort) : تفکیک اشیاء بر اساس کاربرد یا میزان استفادهیا ضروري و غيرضروري بودن و درصورت لزوم حذف برخی از آنها. مثلاً تفکیک دارو بر اساس اصول علمیو فارماکولوژی.
تثبیت(Straighten, Stabilize) : نظم و چیدمان اشیاء به نحوی که اولویت آنها در میزان مصرف یا ضروری بودن و دردسترس بودن رعایت شود. مثلاً چیدمان دارو بر اساس اصول علمیو قاعده FIFO.
تنظیف(Shine, Sweep) : خروج اشياء زائد، زباله و مواد خارجي در جهت دستيابي به پاكيزگي در محل كار.
استانداردسازي(standardiz) : تبدیل موارد فوق به اصول قطعی و حتمیو ابلاغ و مکتوب کردن آنها، قانون گذاری و تبدیل کردن سه مورد قبلی به عادت.
نگهداری و مراقبت(Sustain) : اطمینان از انجام استانداردها توسط همه افراد و نظارت بر نحوه اجرای آنها.
خصوصیات کار در داروخانه
عامل اصلی که کار در داروخانهها را از بسیاری مشاغل متمایز میکند، مراجعین به داروخانهها هستند. از این جهت که عمده افرادی که به داروخانه مراجعه میکنند به دنبال خرید دارو هستند و این معمولاً بدان معناست که خودشان یا یکی از نزدیکانشان دچار بیماریست، لذا از صبر وحوصله کافی برخوردار نیستند و به عبارتی آستانه تحمل پایینی دارند. همین موضوع باعث میشود یک تکنسین داروخانه نیاز به نوعی بینش خاص در مقابل مراجعین به داروخانه داشته باشد. در بخش مربوط به اصول نسخه پیچی روشهایی برای کاهش حساسیت و آستانه تحمل پایین مراجعین به داروخانه، با اصلاح فرآیندهای کاری داروخانه ارائه خواهد شد.
اصول اجرایی کار در داروخانه
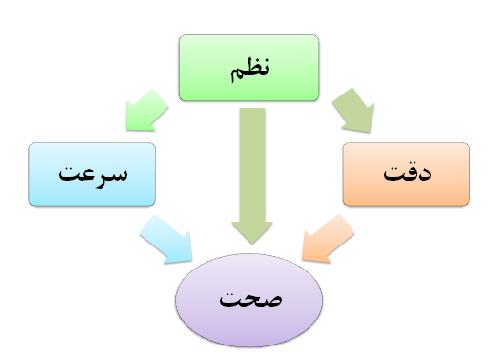
آستانه تحمل پایین مراجعه کنندگان به داروخانه باعث میشود تکنسینهای دارویی ناچار باشند سرعت خدمت رسانی را سرلوحه کار خود قرار دهد. از سوی دیگر، هرگونه اشتباه در تحویل دارو به بیمار میتواند منجر به اتفاقات جبران ناپذیری شود. مثلاً ممکن است مصرف یک قرص سرماخوردگی بزرگسالان (که از نگاه عامیانه به عنوان ساده ترین دارو شناخته میشود و البته پرفروش ترین داروی کشور از نظر تعداد میباشد) در بیمار دچار فشار خون کنترل نشدهیا آنژین ناپایدار منجر به بحران فشار خون و حمله قلبی شود. از این رو دقت نیز باید سرلوحه کار ما در داروخانه باشد. اما چه عاملی بین سرعت و دقت تعادل ایجاد میکند تا خطایی رخ ندهد و صحت کار مورد اعتماد باشد؟ نظم.
اصول اخلاقی کار در داروخانه
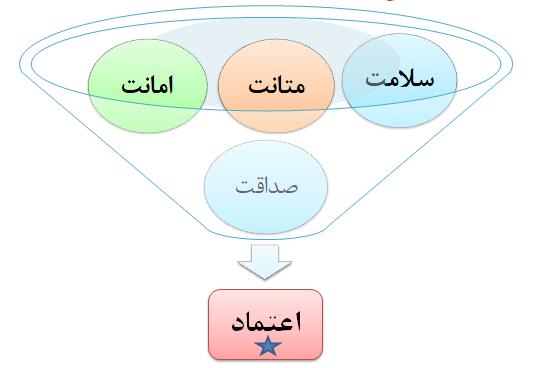
تقریباً در تمامیجوامع بشری از قدیم الایام تاکنون اعضای جامعه پزشکی از مورد اعتمادترین افراد در بین مشاغل مختلف بودهاند. این موضوع که اشخاص سلامتی خود را به دست اعضای جامعه پزشکی میسپارند و براساس تصمیم این متخصصین دارویی مصرف میکنند یا به زیر تیغ جراحی میروند از همین اعتماد نشات میگیرد. تکنسینهای دارویی هم از این اعتماد به بهره نیستند. در واقع این اعتماد و احترام برای هر کسی که از روپوش پزشکی استفاده میکند بصورت طبیعی ایجاد میشود. نکته مهم اینجاست که بدانیم این اعتماد چگونه بدست آمده و حفظ میشود؟
تخلفاتی که به واسطهی آنها، داروخانه ممکن است تعطیل شود
تخلفاتی که در دادگاه انقلاب اسلامیرسیدگی میشوند
ماده 3 قانون مقررات امور پزشکی و دارویی: اشتغال به حرف پزشکی (پزشكى، داروسازى، دندانپزشكى و ....) یا اقدام به تأسيس بدون مجوز يكى از موسسات پزشكى مصرح در ماده 1 قانون مقررات امور پزشکی و دارویی یا واگذاری پروانه به غیر یا استفاده از پروانه شخص دیگر، واردات و صادرات و خريد و فروش دارو بدون اخذ مجوز، خرید و فروش غیرقانونی دارو توسط موسسات پزشکی فاقد مجوز یا دارای پروانه واگذار شده و اخلال در نظام توزیع دارویی کشور.
عبارت است از شخصیتی که صلاحیت آن جهت تاسیس داروخانه مطابق ضوابط و مقررات به تایید کمیسیون امور داروخانهها مصرح در قانون مربوط به مقررات امور پزشکی و دارویی، مواد خوردنی و آشامیدنی رسیده است و پروانهی تاسیس داروخانه از دانشگاه علوم پزشکی و خدمات بهداشتی مربوطه، دریافت نموده باشد.
از جمله وظایف موسس داروخانه میتوان به این موارد اشاره نمود:
جانشین موسس داروخانه
در مورد مؤسسين داروخانههاي داير كه به دليل مشكلاتي امكان حضور در داروخانه را ندارند بايد ضمن ارائه مدارك و مستندات لازم داروساز و تکنسین داروخانه واجد شرايط (با رعايت ماده يک همين ضابطه) به عنوان جانشين جهت طرح در كميسيون قانونی معرفي نمايند. درصورت تأييد کميسيون، فعاليت داروخانه با رعايت ساير مقررات براي مدت شش ماه و تمديد آن با نظر کميسيون مذکور بلامانع است. فرد جانشين مؤسس ضمن دارا بودن شرایط لازم باید مسئولیت اداره کردن داروخانه را در زمان جانشینی تقبل نماید.
فعالیت در هر مجموعه ای مستلزم شناخت و رعایت قوانین و مقررات حاکم بر آن است. داروخانه به عنوان یک پایگاه درمانی که مستقیماً با سلامت جامعه مرتبط میباشد دارای مقرراتی است که رعایت آنها ارتقای کیفیت خدمت رسانی و تضمین سلامت جامعه را دربرخواهد داشت. قانون مربوط به مقررات پزشکی و دارویی، مواد خوردنی و آشامیدنی و اصلاحیههای بعدی آن، تعاریف زیر را از داروخانه، مسئول فنی و موسس ارائه کرده است.
تعریف داروخانه
داروخانه موسسهای پزشکی است که با اخذ پروانه مخصوص از وزارت بهداشت، درمان و آموزش پزشکی تاسیس شده و با داشتن مسئول فنی واجد شرایط به ارائهی خدمات دارویی و عرضهی دارو، شیر خشک و مکملهای غذایی رژیمی، غذاهای کمکی شیرخواران، لوازم مصرفی پزشکی و فرآوردههای آرایشی و بهداشتی مجاز مبادرت مینماید.
شرايط فنی داروخانه
فضای داروخانه باید به فضای مشاوره دارویی، مکان تهیه داروهای ساختنی، میز نسخه پیچی و مکان استقرار بیمار و قفسه کتب رفرنس تقسیم گردد. داروخانه موظف است اُتوماسیون کامل جهت ارائه اطلاعات درخواستی کلیه خدمات دارویی به معاونت غذا و دارو داشته باشد. رنگ روپوش تکنسین داروخانه باید به رنگ سفید با نصب اِتیکت بر روی سینه و متمایز از رنگ پرسنل داروخانه باشد. محل استقرار داروساز به صورت تابلویی با متن "مسئول فنی و مشاوره دارویی" مشخص گردد. چیدمان قفسههای دارویی بهتر است به صورت خواص درمانی دارو و ترجیحاً بسته بندیهای هم شکل در جاهای مختلف متفاوت باشد. محل ساخت داروهای ترکیبی در فضایی مُجزا و با تجهیزات کامل مورد نیاز باشد. انبار داروخانه قفسه بندی مناسب داشته و مُجهز به دماسنج و رطوبت سنج و یخچال داروخانه دارای سامانه ثبت رایانهای دما باشد.
شرایط تاسیس داروخانه
با در نظر گرفتن حد نصاب جمعيت هر شهر، هر شخص واجدالشرايط مي تواند درصورت كسب حد نصاب امتياز بشرح زير و تأييد صلاحيت از سوي كميسيون امور داروخانهها طبق ضوابط اقدام به تأسيس داروخانه نمايد:
براي شهر تهران 2.850 امتياز
براي شهرهاي با جمعیت 1.000.000 نفر و بيشتر 2.800 امتياز
براي شهرهاي با جمعيت 500 هزار الي يک ميليون نفر 2.700 امتياز
براي شهرهاي با جمعيت 300 الي 500 هزار نفر 2.600 امتياز
براي شهرهاي با جمعيت 100 الي 300 هزار نفر 2.400 امتياز
براي شهرهاي با جمعيت 50 الي 100 هزار نفر 2.200 امتياز
براي شهرهاي با جمعيت کمتر از 50 هزار نفر 2.000 امتياز
محاسبه امتياز مدرك تحصيلي متقاضیان تاسیس داروخانه:
مدرك ديپلم 500 امتياز
مدرك دانشگاهي در رشتههاي غير علوم پزشكي 600 امتياز
مدرك كارداني و كارشناسي در رشتههاي علوم پزشكي 800 امتياز
مدرك كارشناسي ارشد و بالاتر در رشتههاي علوم پزشكي 1.000 امتياز
مدرك كارشناسي داروسازي 1.600 امتياز
مدرك كارشناسي ارشد داروسازي 1.750 امتياز
مدرك دكتراي عمومي داروسازي 2.000 امتياز
مدرك دكتراي تخصصي PhD(با پايه داروسازي) 2200 امتیاز
سابقه داروساز بودن، سابقه فعالیت در عرصه داروسازی، بومیبودن و ایثارگری نیز هرکدام امتیاز مخصوص به خود را دارند.
برای اینکهیک بیمار با دارو، درمان شود، سه مرحله باید به درستی طی شود.
تشخیص صحیح: تشخیص بیماری برعهده پزشک است. در واقع زنجیره اول دارو درمانی، تشخیص صحیح بیماری است که پزشک براساس علایم و نشانهها و گاهی با کمک پاراکلینیک (آزمایشگاه، تصویربرداری و ....) این کار را انجام میدهد. سوال اینجاست که افرادی که اقدام به خوددرمانی بیماریها میکنند اصولاً چگونه بیماریشان را تشخیص میدهند؟ شاید مهمترین دلیل برای اشتباه بودن خوددرمانی همین باشد. وقتی شخصی غیرمتخصص با سردرد روبرو میشود چگونه بین انواع سردرد (میگرن، کلاستر، تنش و .....) افتراق قائل میشود؟ امکان ندارد درمان صحیحی صورت بگیرد بدون آنکه تشخیص صحیح وجود داشته باشد.
تجویز منطقی: پس از آنکه تشخیص صحیح بیماری صورت گرفت، براساس آن تشخیص باید تجویز صحیح صورت گیرد. درصورتیکه بهترین تشخیص هم صورت بگیرد تا تجویز درستی برای آن انجام نشود عملاً درمانی صورت نگرفته است. پزشک و داروساز و تکنسین داروخانه برای تجویز منطقی دارو آموزش دیدهاند. در مثال قبلی مثلاً تشخیص داده شد که سردرد بیمار ناشی از میگرن است. حال انتخاب داروی مناسب برای بیمار از بین همه داروهایی که برای پیشگیری از حمله میگرن استفاده میشوند (پیزوتیفن، آمیتریتپیلین، نوتریپتیلین، پروپرانولول، وراپامیل، کلونیدین، والپروآت سدیم، گاباپنتین و ....) و داروهایی که برای تسکین حمله میگرن استفاده میشوند (ارگوتامین سی، سوماتریپتان، ریزاتریپتان، زولمیتریپتان، مسکنها، مخدرها و .....) تجویز نام دارد. بدیهی است که همه داروها برای همه افراد قابل مصرف نیست. انواع منع و احتیاط مصرف، تداخلات دارویی و.... مانع از این میشوند که همه داروها را بتوان برای همه بیماران تجویز نمود. در واقع پروسه تصمیم گیری برای ایمکه کدام دارو را کدام بیمار مصرف کند، تجویز منطقی گوییم.
مصرف صحیح: داروساز داروخانه مسئول آن است که هر بیمار، دارویی که برایش تجویز شده را درست مصرف کند. در همان مثال، ارگوتامین یا سایر تسکین دهندهها را باید هنگام اورا (پیش آگهی) حمله میگرن مصرف نمود یا آمیتریپتیلین را باید شبها مصرف نمود و پس از آن از رانندگی و کار با وسایلی که نیاز به هوشیاری کامل دارند (مثل دستگاه برش، دستگاه پرس و ....) خودداری نمود. این موارد را مصرف صحیح دارو مینامند. در یک نگاه منطقی به این نتیجه میرسیم که هر سه این مراحل باهم ارزشمند هستند و اگر هرکدام را حذف کنیم عملاً درمان صحیح و کاملی با دارو نخواهیم داشت و چه بسا مشکلاتی را هم درپی داشته باشد.
نقش تکنسین دارویی در زنجیره دارو درمانی
تکنسین دارویی به عنوان دستیار داروساز در چرخه درمان مسئول این است که تحت نظر داروساز اطمینان حاصل کند که اولاً داروی درست تحویل بیمار میشود و ثانیاً بیمار آن دارو را درست مصرف میکند. لذا نقش تکنسین دارویی در داروخانه نه تشخیص بیماری نه تجویز دارو بلکه کمک به داروساز برای تحویل داروی درست به بیمار و مصرف صحیح آن خواهد بود.
اطلاعات دارویی لازم برای تکنسین دارویی
تکنسین دارویی داروخانه برای انجام وظایف اصلی خود یعنی خواندن نسخه و ارائه داروی صحیح لازم است از هر دارو چند نکته را بداند. براساس دلایل منطقی ذکر شده در زنجیره دارو درمانی مشخص شد که تکنسین دارویی نیازی به دانستن نحوه تشخیص بیماری، نحوه تجویز دارو، عوارض جانبی، تداخلات دارویی، منع و احتیاط مصرف داروها و .... ندارد. بلکه باید با دانستن نام ژنریک، نام تجاری، اشکال دارویی و کاربردهای درمانی داروها، اقدام به نسخه پیچی صحیح و ارائه داروی درست به بیمار کند. البته دانستن توصیهها و نکات مصرف هر دارو هم ممکن است بتواند به نقش آفرینی بهتر تکنسین دارویی کمک کند.
 |
آدرس محل تشکیل کلاسها :
میدان انقلاب خیابان آزادی روبه روی ایستگاه بی آرتی قریب نبش خیابان والعصر پلاک ۱۰۹ ساختمان پزشکان تمجیدی طبقه ۴
پست الکترونیک :Elme.salamat@gmail.com
تلفن های مرکز آموزش:
02166575754
09010580311
سوالات خود را با ما در میان بگذارید.